認知症に関する医学知識
認知症の人と家族の会副代表理事で、医師の杉山孝博先生による、認知症に関する医学知識です。
公益社団法人認知症の人と家族の会副代表理事
社会福祉法人財団石心会理事長
川崎幸クリニック院長
杉山 孝博

目次
1.認知症とは
(1)認知症とは
認知症とは、「一度獲得した知的機能(記憶、認識、判断、学習など)の低下により、自己や周囲の状況把握・判断が不正確になり、自立した生活が困難になっている人の状態」(京都市・盛林診療所院長 三宅貴夫医師)と言うことができます。つまり、「知的機能低下によってもたらされる生活障害」が、認知症です。

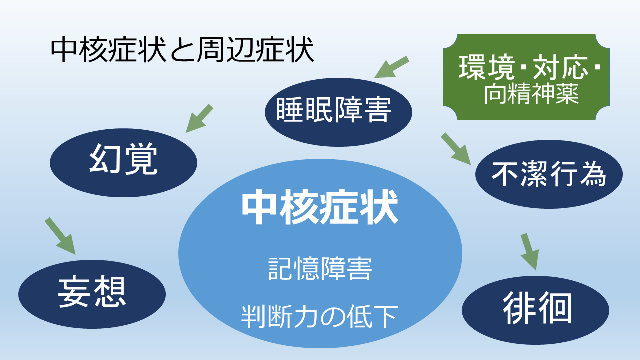
(2)中核症状と周辺症状
認知症の症状は、記憶障害・判断力の低下など必ず認められる中核症状と、身体の状態や環境によって影響されて出現する周辺症状(妄想・幻覚・睡眠障害・不潔行為・徘徊など)があります。中核症状は病気の経過により進行していきますが、周辺症状は安心して生活できる環境の整備、介護者の対応の仕方の工夫、あるいは向精神薬などにより軽くすることができます。
(3)認知症の原因
認知症の原因には、脳そのものの病変による一次的要因と、脳以外の身体的、精神的ストレスによる二次的要因に分けられます。
一次的要因には、脳萎縮性変化(アルツハイマー型認知症、レビー小体型認知症、前頭側頭型認知症)、血管性変化(血管性認知症)、内分泌・代謝性・中毒性疾患(甲状腺機能低下症、アルコール性認知症など)、感染性疾患(クロイツフェルト・ヤコブ病、進行麻痺=脳梅毒など)、正常圧水頭症、慢性硬膜下血腫、脳腫瘍、などがあります。二次的要因には環境の変化、人間関係、不安・抑うつ・混乱、身体的苦痛などがあります。
認知症の症状は一次的要因と二次的要因が様々に関与しあって出現するものです。入院・入所や転居、配偶者の死や定年退職などの環境などの変化で認知症の症状が出現することや、骨折や貧血など体の変化により認知症がひどくなることはよくあります。

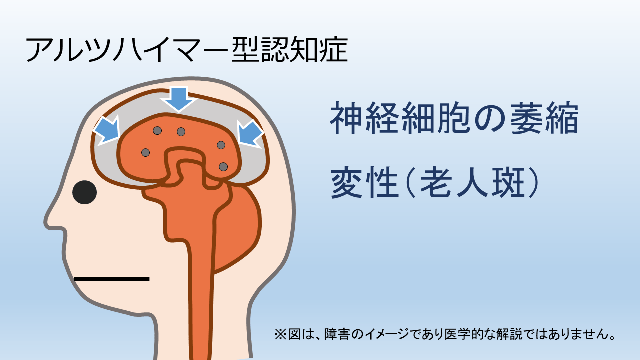
①アルツハイマー病、アルツハイマー型認知症
脳の神経細胞の萎縮と老人斑と呼ばれる神経細胞の変性が特徴。頭部CTやMRIでは脳、特に側頭葉のびまん性萎縮が認められます。40歳後半から65歳未満に発症した場合をアルツハイマー病、65歳以降に発病した場合をアルツハイマー型認知症と呼びます。認知症の原因として最も多いものです。
②レビー小体型認知症
記憶障害、生々しい幻視や妄想、およびパーキンソン症状が特徴的です。便秘や失禁、起立性低血圧(立ちくらみ)などの自律神経症状を伴うことがあります。側頭葉と視覚中枢がある後頭葉の萎縮や活動性の低下が特徴。パーキンソン病の病変に見られるレビー小体という異常な構造物が、認知機能に関わる大脳全体に見られることから名付けられました。

③前頭側頭型認知症(ピック病)
高度な判断や注意を集中させる働きを担う前頭葉や、記憶中枢のある側頭葉を中心とした脳の萎縮が特徴的。本能的な欲求がコントロールできなくなって、万引き、性的逸脱行為、暴力など社会的問題を起こすことがあります。また集中力の低下により、じっとしていられない多動、徘徊、多弁、周囲への過干渉など活動性が亢進(こうしん:過剰に進むこと)することもあります。
④血管性認知症
脳の血管が詰まったり破れたりして起こるのが血管性認知症で、既に起こってしまった血管や神経細胞の変化を元に戻すことは困難ですが、進行を予防するために血管を拡張させたり血液が固まるのを抑える薬が使われることがあります。高血圧症や糖尿病、肥満、運動不足などは動脈硬化を進行させるので、それらの治療や予防は血管性認知症の予防になります。
⑤甲状腺機能低下症
新陳代謝の中心的な働きをする甲状腺ホルモンが少なくなると、全身倦怠感、気力低下、物忘れ、体のむくみなどが出現します。診断ができて甲状腺ホルモンを服用すると劇的に改善します。
⑥その他の原因
正常圧水頭症(認知症、歩行障害、尿失禁が3徴候。頭部CTで脳室の拡大が著明)、慢性硬膜下血腫(頭部外傷の既往がない場合も少なくない)、脳腫瘍などは脳外科的な治療によって軽快、あるいは治癒が可能な疾患です。
2.医療機関の探し方と、医療機関に受診するための工夫
(1)専門医療機関とその探し方
精神科、神経内科、老年科、あるいは「もの忘れ外来」、認知症疾患センターなどに受診することになりますが、それぞれの診療科の担当医が必ずしも認知症専門医ではありません。地域の保健所、保健センター、地域包括支援センター、認知症疾患センターなどに問い合わせること、インターネットで認知症専門医を検索することなどにより情報を集めるのがよいでしょう。
(2)専門医療への受診の工夫
早期診断・早期治療の必要性は理解できていても、病識のない認知症の人を医療機関に受診させるのは非常に大変です。本人が自発的に受診を希望するか、あるいは本人に説明して納得が得られた上で受診することになれば一番望ましいことですが、納得しない場合が圧倒的に多いのが現実です。その場合、認知症の特徴を理解した上で、いろいろな工夫が必要となります。介護支援専門員としてもそのような家族の悩みに答えられるような指導法を持つことが必要です。
筆者の経験から、スムーズな受診のためのコツをまとめると次のようになります。
- 「もの忘れ外来」「老年科」「心療内科」「神経内科」などのある病院で、まず一般的な健康診断を実施して、その延長として認知症の受診に移行する
- 介護者が「私の健康診断に付き合ってください」とお願いする
- 病院は嫌だと言う場合には、保健所では老人精神保健相談をしていることが多いので、「保健所に健康診断に行きましょう」と誘う
- 信頼感をもっているかかりつけ医に「知り合いのよい先生を紹介しましょう」と専門医への受診を勧めてもらう
- 頭痛、だるさ、腹痛などの身体症状を訴えるときには受診を納得させやすい
- 日頃顔をあわせない息子や娘、ヘルパーやケアマネジャー、保健所のソーシャルワーカー、などに付き添ってもらう
- 付き添いは二人がよい。受診手続きや順番待ちのとき一人が相手をしていられる
- 受診の日を早くから言わないで当日さりげなく言う
- 結局、「ドラマ仕立て」で、受診にもって行くことが有効な方法と言えます。

3.認知症の薬と、今後の治療
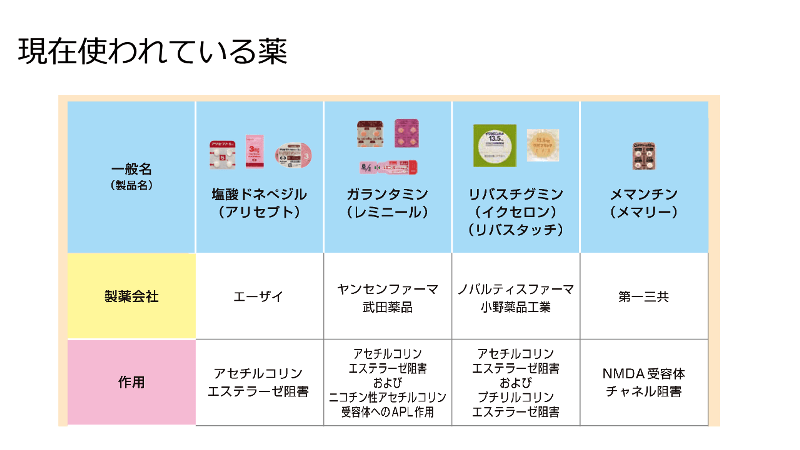
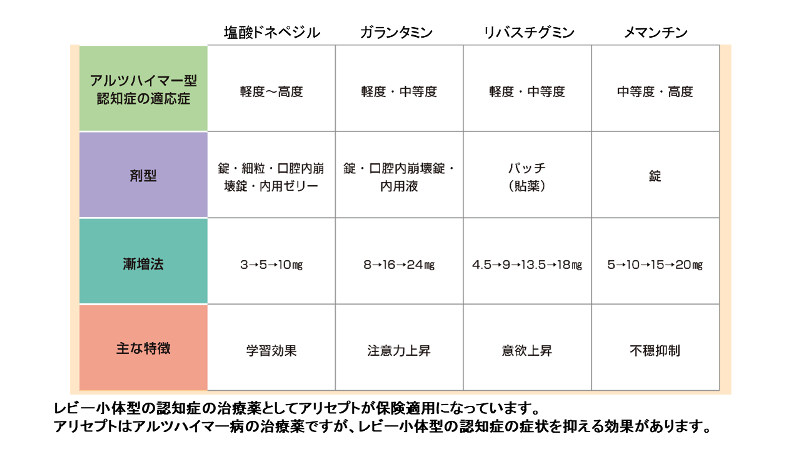
(1)塩酸ドネペジルについて
中核症状に対して塩酸ドネペジル(商品名アリセプト)と、周辺症状に対して向精神薬が使われています。
塩酸ドネペジル(商品名アリセプト)は、アルツハイマー病の原因を治療するものではありませんが、病気の進行を緩やかにする効果が期待できます。
5mg1錠、朝服用が基本ですが、現在10mgまで増量できます。病気が進行すると効果がなくなります。
幻覚・妄想・興奮などの強い症状を改善するために向精神薬が、不安・緊張・不眠などに対して抗不安薬・睡眠薬が使われることがあります。しかし、パーキンソン症状、意欲低下、ふらつき、食欲低下などの副作用に注意が必要です。
幻覚・攻撃性・興奮などの激しい症状に対して、漢方薬の抑肝散が使われることがあります。
それ以外に、脳の血流や脳神経細胞の活動性を高める目的で、脳循環・代謝改善薬が処方されることもあります。
(2)現在使われている薬(一覧)
(3)服薬をスムーズにおこなうために
記憶力、判断力の低下している認知症の人の介護で苦労することの一つが、服薬に関する問題です。
1)確実に服薬するための工夫
1.一包化して一度に飲みやすいようにする
2.服薬のボックスを使う
3.カレンダーに貼って見やすい位置に置く
4.テーブルの上に、「薬はのみましたか」と書いた紙を置く
5.家族がタイミングをみて電話する
6.服薬時刻をはずれてもよいので、ヘルパーの訪問時に服薬させる
などがあります。
2)薬を飲んだのに飲まないと言って要求する場合
記憶障害のため飲んだことを忘れて、「飲んでいない」と要求することはしばしばです。本人にとっては「飲んでいない」ことが事実なのですから、
「飲んだからだめよ」は説得力を持ちません。足りなくなった薬を医師に追加処方してもらうことはできませんし、多く飲めば副作用も出てきます。
「飲んでいない」というこだわりに対しては、市販のビオフェルミン錠やサプリメント製剤を、「先生が出してくれた、よく効く薬よ」と要求のたびに
与えるのがよい方法です。これでしたら何錠服薬しても問題はありません。要求に応じた方が早くこだわりがとれます。介護者へのアドバイスのこつと言えるで
しょう。
3) 「薬嫌い」の原因とその対策
1.飲みやすい剤型にする
2.どうしても必要な薬にしぼる
3.すすめ方を工夫する
4.食べ物に混ぜる
医師と相談して、食べ物などにまぜることもある。
5.味を考える
同じ薬でも、散剤や単純な錠剤では苦くても、糖衣錠やカプセルにすれば苦味が感じなくなる。または、シロップや砂糖をまぜれば飲みやすくなる場合があ
る。
6.注射や貼付薬に変える
7.薬の副作用や、新しい病気が出現しているのではないかと考える。
薬を飲むと気持ちが悪くなるので飲まないという場合には、副作用や新たな病気が出ている可能性がある。漫然と飲み続けないで、医師に報告して指示を受け
るようにする。
4.認知症の診断
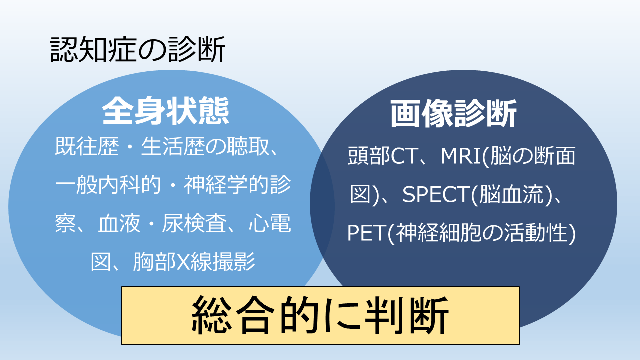
認知症だけにみられる特異的な症状、検査所見、画像所見はありません。したがって、既往歴・生活歴の聴取、一般内科的・神経学的診察、血液・尿検査、心電図、胸部X線撮影などにより全身状態を把握した上で、頭部CT、MRI(脳の断面図をとって脳の萎縮などの変化をみる)、SPECT(脳血流を調べる)、PET(脳の神経細胞の活動性を調べる)など画像診断を総合して診断が行われます。
同時に、初期段階とその後の経過を把握するため、ミニ・メンタル・ステイト・エグザミネーション(MMSE)、改訂長谷川式簡易知能評価スケールなどの知能評価も行われます。
ところで、認知症の人は介護者にはひどい認知症の症状を示しますが、医師や看護師に対してはしっかりした対応をするのが特徴ですから、診察室での患
者の応答のみで医師や看護師が普段の状態を正確に判断することが極めて困難です。介護者は、認知症の人の生活歴、病状経過、主な症状、最も困っている点な
どを、あらかじめまとめたメモを診察受付に提出しておいて、診察前に主治医に目を通してもらうようにするとよいでしょう。医師が認知症の人の面前で、家族
から経過を聞くことは、本人の感情を害してしまいますから。
5.認知症と遺伝
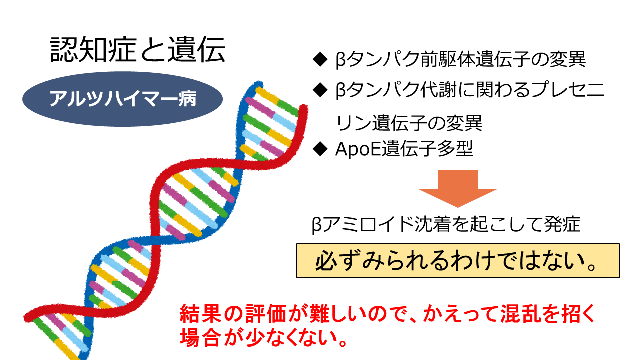
現在の医学では、疾患の遺伝子レベルでの解明が重要な課題となっています。アルツハイマー病についても同様で、関連する遺伝子が3群に分けられています。「βタンパク前駆体遺伝子の変異」「βタンパク代謝に関わるプレセニリン遺伝子の変異」「ApoE遺伝子多型」で、これらの変異によりβアミロイド沈着を起こして発症させることが知られるようになりました。しかし、アルツハイマー病に必ずみられるわけではありません。
遺伝子診断に対して関心が寄せられるようになりましたが、結果の評価が難しいので、かえって混乱を招く場合が少なくないと思われますので、まだ時期尚早と考えます。
若年期発症のアルツハイマー病では、家族内発生が報告されていますが、数は少なく、「遺伝性は深刻に考えなくてもよいでしょう」と答えればよいと思
います。特に、加齢の影響の大きいアルツハイマー型認知症については、遺伝的な要素は少ないと思います。